データで見る介護保険の今 介護保険とは?利用の流れも解説

文:利根川恵子 医療介護ジャーナリスト。薬剤師。東京医科歯科大学医療政策学修士。
2020年4月で介護保険制度がスタートしてから、ちょうど20年が経ちました。要介護(要支援)と認定された人は今年1月末時点で667万人。制度が始まったときに比べて、認定者はどれくらい増えているでしょうか?(★1)
答えは、約450万人です。2000年4月末時点の認定者は218万人で、20年間でおよそ3倍に伸びています。(★2)なかでも増加しているのが、要支援1・2など軽度の認定者です。
高齢化が急速に進むなかで、介護を必要とする人は多くなっています。要介護認定申請など介護保険の利用の基本的な仕組みとともに、どのような利用者が多いのか、その動向をデータから追ってみました。
「40歳~64歳」と「65歳以上」で使える介護サービス・条件は違う
介護保険は、加齢に伴う病気などで要介護状態になった人にサービスを給付する制度です。医療保険とは違い、必要なときに誰でも自由に利用できるわけではありません。保険加入や保険料の支払いも40歳からです。
介護保険の被保険者は、65歳以上の「第1号被保険者」と、40歳以上65歳未満で医療保険に加入している「第2号被保険者」に分かれ、介護サービスを受けられる条件などが少し異なります。
第1号被保険者では、支援や介護が必要な状態と認められればサービスを受けられます。第2号被保険者の場合は、それに加えて要介護状態となった原因が老化に起因する病気であることも条件です。
それらの病気を「特定疾病」といい、がん(末期)、関節リウマチ、脳血管疾患など16疾病が定められています。
介護サービスを利用するまでの流れ
図1「要介護認定制度」
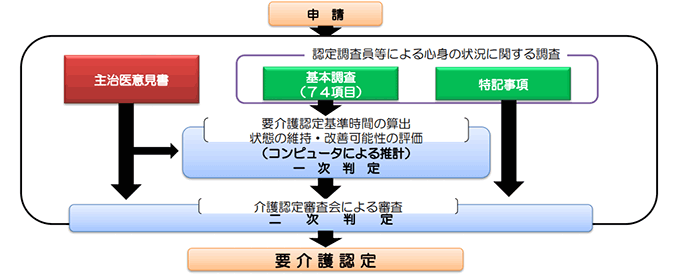
出典:図1 厚生労働省老健局「公的介護保険制度の現状と今後の役割」平成30年度
介護保険は、市区町村などが主体(保険者)となって運営しています。市区町村は、サービスを希望する人に対して介護(支援)を必要とする状態なのか、またどれ位介護サービスを行う必要があるのかを「要介護認定」で判定します。 要介護認定は2段階で行われます(図1)。
市区町村などの認定調査員が自宅などを訪問し、心身状態を確認(認定調査)した結果と、主治医が書いた主治医意見書の一部をもとに、コンピュータで要介護度を判定するのが一次判定です。
その結果と、主治医意見書に基づいて、保険・医療・福祉の専門家が集まる介護認定審査会で二次判定を行います。
要介護認定は、介護の必要度を7段階で判定
図2「介護保険の利用手続き」
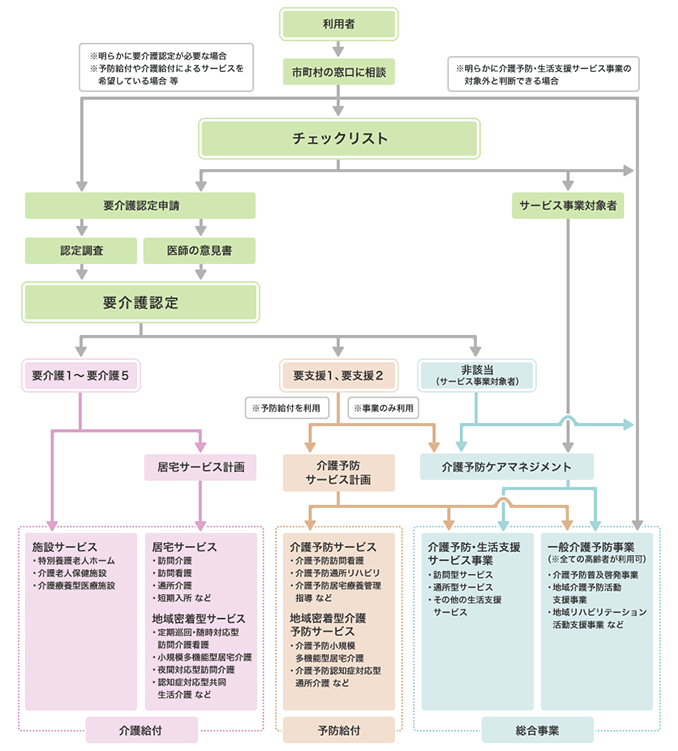
出典:厚生労働省ホームページ「介護保険の解説」より「総合事業実施後の利用手続き」
要介護度は、「要支援1・2」「要介護1~5」までの7段階に分かれ、受けられるサービスの種類や量の上限が決められています(図2)。
なお、介護が必要な状態ではない場合は「非該当」とされ、介護保険のサービスを利用することはできません。
認定結果には有効期間があり、原則として6~12カ月ごとに更新が必要です。期間内に心身状態が変化したときは、その時点で変更申請ができます。
ちなみに2017年度末のデータでは、第1号被保険者のうち、要介護・要支援と認定されている人はおよそ2割です。75歳未満ではその割合は約0.5割と少ないのですが、75歳以上では3割強を占めています(★3)。
要介護者への「介護給付」と要支援者への「予防給付」の違いとは?
介護保険で受けられるサービスの種類は、要支援と要介護では異なります。要支援1・2の場合は「予防給付」、要介護1~5の場合は「介護給付」の対象になり、図2のようにそれぞれ様々なサービスがあります。
ただし、特別養護老人ホームや介護老人保健施設に入所する「施設サービス」は、介護給付のみのサービスです。
また、予防給付には、訪問介護、通所介護に当たる介護予防サービスがありません。必要なときには、予防給付と併行して「介護予防・日常生活支援総合事業(総合事業)」の「介護予防・生活支援サービス事業」に位置付けられた訪問型サービス、通所型サービスを利用します。
総合事業には予防や生活支援に比重を置いた多様なサービスの枠組みがあり、要介護認定で非該当とされた人も受けられる場合があります。
サービス利用の前に、ケアプラン作成が必要
介護保険では、要介護度に応じてひと月に利用できるサービス量の上限があるため、あらかじめ必要なサービスを組み合わせた計画を立てます。
要支援1・2では、地域包括支援センターで介護予防サービス計画(介護予防ケアプラン)を作成してもらいます。
要介護1~5で在宅での介護サービスを利用する場合は、居宅介護支援事業者と契約して、ケアマネジャーに介護サービス計画(ケアプラン)作成を依頼します。
様々なサービスを提供する居宅サービス事業者との調整も、地域包括支援センターやケアマネジャーが手がけます。
介護サービスを利用する理由は?ランキング1位は認知症
図3「65歳以上における性・年齢階級別にみた受給者数及び人口に占める受給者の割合」
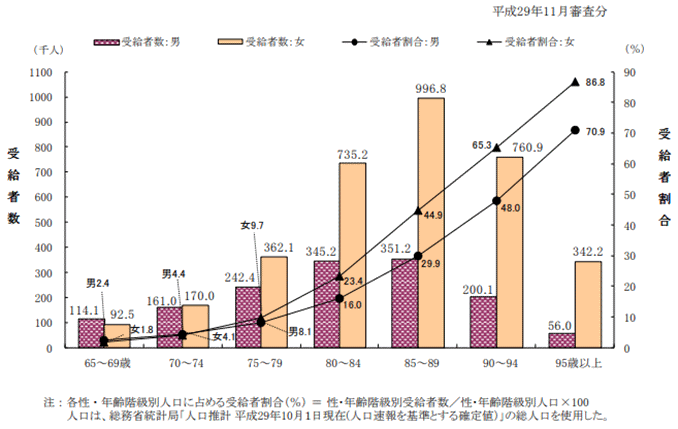
出典:厚生労働省「平成29年度 介護給付費等実態調査」の「結果の概要」より「図2 65歳以上における性・年齢階級別にみた受給者数及び人口に占める受給者の割合」
介護保険のサービス受給者が最も多い年代は、男性、女性ともに85~89歳です(図3)。85~89歳になると、女性では人口の4割強が、男性では約3割が何らかのサービスを受けています。
図4「要介護度別にみた介護が必要となった主な原因」
要介護度別にみた介護が必要となった主な原因(上位3位)
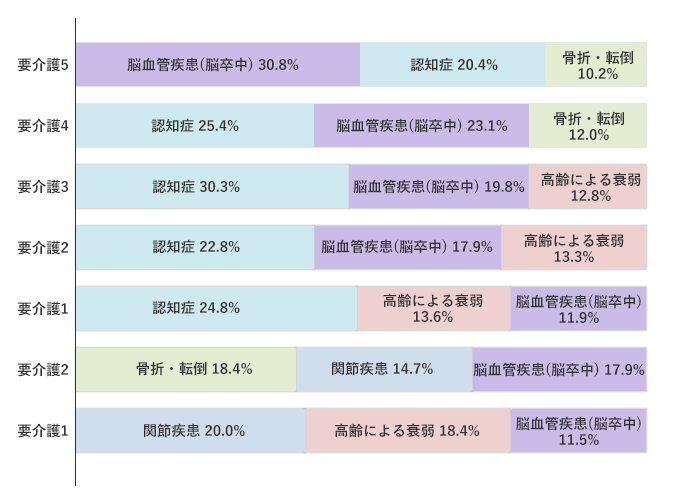
出典:厚生労働省「平成28年 国民生活基礎調査」の「Ⅳ 介護の状況」より表20「要介護度別にみた介護が必要となった主な原因」をもとに作成
どのようなことが原因で介護保険を利用することが多いのでしょうか? 2016年の国民生活基礎調査によると、介護が必要となった主な原因の第1位は認知症で、第2位が脳血管疾患(脳卒中)、第3位は高齢による衰弱です(★4)(図4)。
要介護度別に見ると、軽度(要支援1・2)では関節疾患や骨折・転倒といった運動機能が原因として多く、要介護1以上になると認知症と脳血管疾患(脳卒中)が上位を占めます。
この結果には要介護認定の基準も影響していますが、要支援者と要介護者では心身の状態像がだいぶ異なることが推測されます。
介護時間は要介護3で変化する
図5「要介護度別にみた同居の主な介護者の介護時間の構成割合」
要介護度別にみた同居の主な介護者の介護時間の構成割合
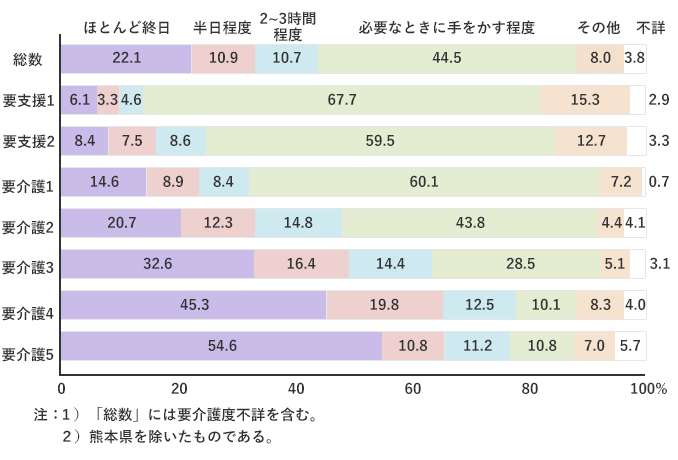
出典:厚生労働省「平成28年 国民生活基礎調査」の「Ⅳ 介護の状況」より図38「要介護度別にみた同居の主な介護者の介護時間の構成割合」
介護時間も、要介護度によって大きく変わります。図5は、同居する主な介護者の介護時間です。
要介護2までは、介護時間は「必要なときに手をかす程度」が最多となっていますが、要介護3になると途端に「ほとんど終日」がトップの座を占めるようになり、一気に介護の負担感が増すことが推測されます。
要介護度で変わる介護サービスのニーズ
図6「要介護(要支援)状態区分別にみた居宅サービス種類別受給者数の利用割合」
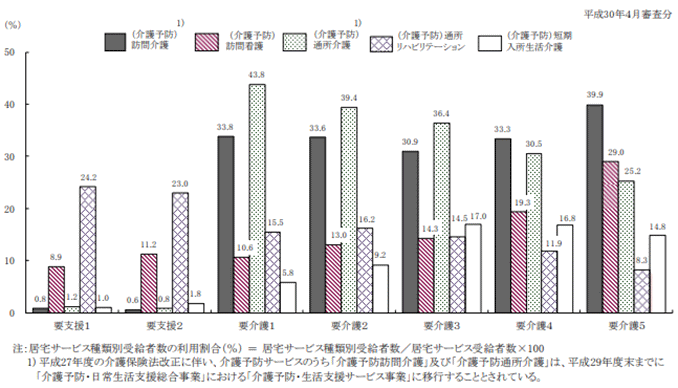
出典:厚生労働省「平成29年度 介護給付費等実態統計の概況」より「3 居宅サービスの状況」の「図5 要介護(要支援)状態区分別にみた居宅サービス種類別受給者数の利用割合」
要介護度の変化は、利用するサービス内容にも影響します。要介護度別に、どのような居宅サービスを利用しているかを示したのが図6です。
通所介護と訪問介護の利用割合が全体的に高いことがわかりますが、通所介護は要介護度が重くなるにつれて低下するのに対し、訪問介護では要介護3以上で増加します。
短期入所生活介護(ショートステイ)も、要介護3を境に利用割合が倍増し、レスパイト(介護者の息抜き)のニーズが高まることがうかがえます。
訪問介護の内容も、要介護度で変化します。重度になるに伴って、生活援助が減るのと相反して身体介護が増え、要介護4、5になると利用割合は約8、9割にも達します(図7)。
女性や高齢者が主な介護者になる状況が多いなか、要介護度が上がるほど、訪問介護による身体介護のサポートが得られるかが、在宅介護の継続に大きく関わるといえるでしょう。
図7「要介護状態区分別にみた訪問介護内容類型別受給者数の利用割合」
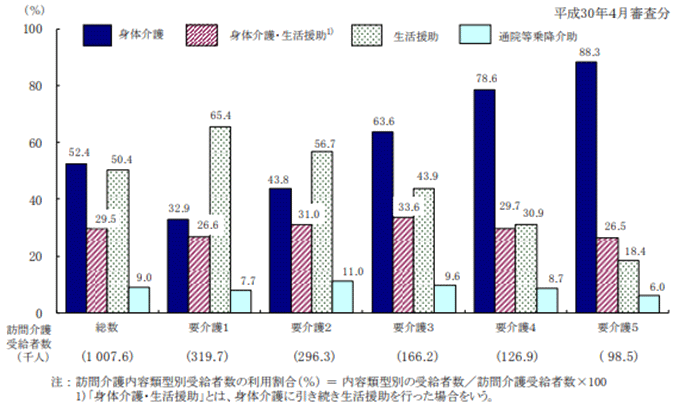
出典:厚生労働省「平成29年度 介護給付費等実態統計の概況」より「3 居宅サービスの状況」の「図6 要介護状態区分別にみた訪問介護内容類型別受給者数の利用割合」
高齢化が進み、75歳以上の後期高齢者が増えていく今後は、介護職のニーズが高まっていくのは確実です。なかでも、重度の人が増加するため、医療の知識やスキルを持った人材がより必要とされるでしょう。
その分、介護職のキャリアも多様化していきます。そのため、日頃からなりたい将来像を考え、知識と経験を積み重ねることが大切です。
看取りを経験した介護職がどう別れの悲しみを乗り越えたか、ご本人への直接取材記事を読んでみる
- (文中★注 出典)
- ★1...厚生労働省「介護保険事業状況報告月報(暫定版)令和2年1月分」
- ★2...厚生労働省「介護保険事業状況報告月報(暫定版)平成12年4月分」
- ★3...厚生労働省「平成29年 介護保険事業状況報告」※正式なデータとしてはこれが2020年6月時点で最新。前期、後期高齢者での認定者の割合はデータより算出。
- ★4...厚生労働省「平成28年 国民生活基礎調査」※確定した大規模調査では2020年6月時点で最新。
SNSシェア










介護のみらいラボ編集部コメント
厚生労働省のデータを基に介護保険の基本的な仕組み、どのような利用者か、申請の流れを見てみましょう。医療介護ジャーナリストで薬剤師「福祉・介護職のための病院・医療の仕組みまるわかりブック」著者の利根川恵子さんが解説します。