介護の適切な食事介助のポイントは?摂取できない理由から考える
吉田 匡和 (よしだ まさかず) 社会福祉士・介護支援専門員(ケアマネジャー)・ 社会福祉主事
食事介助のポイントは、食べさせることではなく、「摂取できない理由を重視すること」にあります。しかし現場で多く見ましたが、介護職のなかには、食べさせることに注力してしまう人も少なくありません。本文では摂食に関する基礎知識を確認するとともに、高齢者が食事をとれない理由や具体的で適切な介助方法をまとめます。
介護の仕事において食事介助は必須です。しかしながら思うように食事を摂らないご利用者も多く、経験の浅い介護職のなかには食事介助に困惑したり、無理に食べさせようとしていたりする姿が見られます。
今回は咀嚼・嚥下のメカニズムや高齢者の嚥下状態などを振り返り、そのうえで摂取できない理由から見る適切な介護方法を紹介します。
摂食のメカニズム
食事の動作(摂食)には、ものを噛む「咀嚼」、噛んだものを飲み込む「嚥下」が必要です。そのメカニズムの順を追うと、5つのプロセスに分けることができます。
1.先行期
テレビや本で見た料理を食べたくなったり、通りかかったお店からよい匂いを嗅いだ時に食欲がわいたりするなど、視覚や嗅覚、触覚などで飲食物の認識をする段階です。
これにより食欲を感じ、唾液の分泌、消化管の運動などが誘発されます。
2.準備期
準備期では口に入れた食べ物を舌で変形させて動かすとともに、左右の歯で噛めるよう食物の移動を行います。
噛んだ食べ物は唾液とまじり、飲み込みやすい塊がつくられます。
顎関節の異常や歯の残存数、噛み合わせ、入れ歯の不具合などによって噛むことが困難になると、筋肉や感覚が衰えたり、唾液の分泌が減少したりする状態が急速に進むため、飲み込みに適した大きさが作れなくなります。
3.口腔期
咀嚼と唾液で形成された食物の塊が舌の運動により咽頭へ送られます。食物を送り込むには舌が口蓋(口腔の上壁)前部にしっかりついて固定されていることが重要であり、その状態が維持できなければ飲み込みに不具合が生じます。
4.咽頭期
咽頭期は食物を咽頭から食道へ送り込む工程です。「食べ物が気管に入り込むことを防ぐ」、「鼻腔との通路を閉鎖し、鼻腔への逆流を防ぐ」など、さまざまなセーフティメカニズムが働きます。
5.食道期
食物の塊が食道へ入ると、胃や大腸などに食物を送るために収縮する「蠕動運動」が行われます。食道上部にある上食道括約筋が咽頭への逆流を防いだり、食道下部にある下食道括約筋が胃食道逆流を防いだりして、確実に栄養が摂取できるような仕組みになっています。
高齢者の嚥下状態
年齢を重ねるにつれ、歯の脱落、視力や聴力の低下、運動機能の低下などがみられるようになります。高齢になると摂食機能も衰えやすく、食事の飲みこみが悪く、喉に詰まらせることが多くなります。
高齢者に起こりやすい摂食・嚥下のトラブルについて確認してみましょう。
加齢による摂食・嚥下機能への影響
咀嚼・嚥下機能がうまく働かないと、気管に食べ物が入り込む「誤嚥」が起こります。
食べ物や飲みものが間違って気管に入ると、むせることで気管から出そうとする条件反射が働きますが、加齢により機能が低下していると、気管に入ったものを排出することが難しく、肺炎を引き起こす場合があります。
誤嚥によって引き起こされた肺炎は「誤嚥性肺炎」と呼ばれており、毎年、高齢者の死亡原因の上位を占めています。
誤嚥性肺炎の症状
誤嚥性肺炎の典型的な症状として「発熱」、「強い咳や黄色い痰が出る」、「呼吸困難」、「呼吸時の肺雑音」などが挙げられます。
しかし、高齢者のなかには誤嚥性肺炎になっても典型的な症状が現れないケースがあります。
「普段よりも元気がない」、「居眠りしがち」、「喉がゴロゴロ鳴っている」、「食事に時間がかかる」、「食事中にむせる」といった症状が見られた場合は注意が必要です。
病気による嚥下障害
脳血管障害の急性期の3割以上に摂食・嚥下障害がみられると報告されています。他にはパーキンソン病、重症筋無力症、多発性筋炎などの神経疾患、口腔癌なども摂食・嚥下障害の原因になります。
嚥下機能に影響する薬物
最近では薬剤の副作用による嚥下障害も報告されています。抗不安薬・睡眠薬は筋弛緩作用、抗精神病薬は嚥下・咳嗽反射の低下を発症させる可能性があり、薬剤性の嚥下障害が生じる可能性があります。
咀嚼・嚥下しやすい食べ物・食べやすい食べ物
嚥下が困難な方には、飲み込む機能を補ったり、引き出したりするような食事の提供が必要です。
咀嚼・嚥下しやすい食べ物の指標として「嚥下食ピラミッド(金谷節子氏考案)」があり、病院や施設などの食事基準として利用されています。
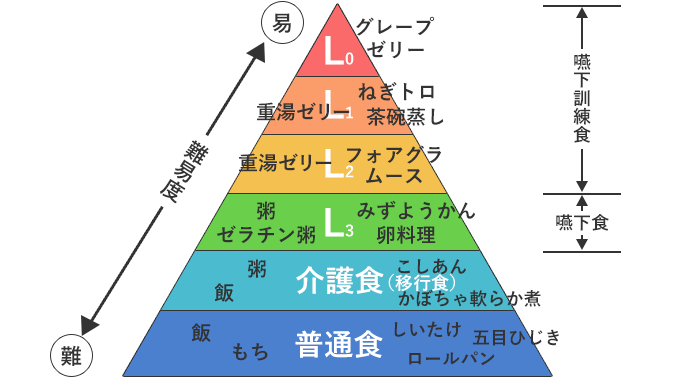
高齢者の場合は、咀嚼能力の低下に応じて「レベル5(普通食)」から「レベル4(介護食)」、「レベル3(嚥下食)」へと咀嚼や嚥下が容易な食品に移行していきます。
嚥下しやすい食品
- ゼリーやプリンなど、ゼリー状食品
- 絹ごし豆腐・卵豆腐など、豆腐状食品
- ミキサー食、ソフト食、ペースト食、ゼリー食など
嚥下しにくい食品
- かまぼこ・こんにゃく・いかなど、弾力に富む食品
- パン・クッキー・高野豆腐・ゆで卵など、パサパサする食品
- 味付けのり・ウエハースなど、口腔内や咽頭に張り付きやすい食品
- 餅・団子など、粘りの強い食品
- れんこん・ごぼう・たけのこなど、硬い食品
- 酢の物・柑橘類など、酸味の強い食品
嚥下機能が低下しているにも関わらず、それを自覚せずに餅を食べて窒息する高齢者が後を絶ちません。
自身のイメージと実際の身体能力が大きく乖離しているのも高齢者の特徴です。介護者は十分に注意する必要があります。
食事介助のための準備
では、実際に食事介助を行うためのポイントを見てみましょう。
誤嚥をしないように介助するためには、食物を飲み込みやすいように正しい姿勢を保つことが重要です。
椅子の場合
- 椅子の高さは、両足の裏が床につくように設定する。
- イスに対しテーブルの高さは、肘が90度に曲がる程度に設定する。
- 食事中は、背もたれを使わないように軽く前傾姿勢を保てる位置に誘導する
車椅子の場合
- フットレストを上げて、両足が床につくように設定する。
- テーブルの高さを車椅子の高さに合わせる。もしくは車椅子用のテーブルを使用するなどして、食事をするのに適切な高さを保つ。
リクライニング車椅子の場合
- 背もたれの角度を90度、または45~80度程度に設定する。
- 両膝は90度程度に曲げて足の裏がフットレストにつくように設定する。
体が安定しない場合は、腰の横や背中、頭の後ろにクッションを置いて安定させる。
ベッドの場合
- 背もたれの角度を45~80度程度に設定する。身体が安定しない場合は、背中、頭の後ろにクッションを置いて安定させる。
具体的な食事介助方法
続いて、具体的な食事介助の流れとポイントです。
- 1. 通常は高齢者の左右どちらか横に座り、顔面麻痺がある場合は健側から介助します。
- 2. タイミングが分からず口が開かない場合があるため、「口を開けてください」など声をかけます。
- 3. 嚥下をスムーズにするために、食前に水分補給をして口の中を潤します。食事を開始する際も、汁物など水分の多いものから始めます。
- 4. 小さじにのる程度の量を一口とし、正面からまっすぐに口の中にスプーンを入れます。高齢者の舌の中央に食物を置き、口をしっかりと閉じてもらいます。顔面に麻痺がある場合は健側の舌の上に食物を置きます。
- 5. 食べ物が咀嚼・嚥下されたか、口腔内に食物が残っていないかを確認したあと、一口ずつ介助を繰り返します。介助者ではなく、必ず高齢者のペースに合わせるよう心がけましょう。
- 6. 食後は歯磨きや入れ歯を洗浄するなどして、口の中を清潔に保ちます。食べたものの逆流を防ぐため、食後すぐに横になってもらうのは避けます。

食事を摂らない場合の対応
食事介助を行ううえで、課題となるのが食事を摂らない高齢者への対応です。
食事が進まない場合は、機能的な問題や病気による影響だけではなく、心配事や自身の体力の衰えによる「気分の落ち込み」、「味覚が合わない」といった精神状態や嗜好が影響している可能性もあります。
個別に生じる要因を考えながら「食べない理由」を理解すること大切です。それぞれの理由に合わせた対処法を考えてみましょう。
食事内容を説明する
視覚や嗅覚機能の低下や、精神障害などにより、食べ物を認識する能力が低下している場合があります。
献立や味付けなどを説明するなどして食欲を刺激してみましょう。
食事形態の変更
食事はできるだけ原型で食べてもらうのが望ましいですが、嚥下状態によっては食事形態を変更して安全に食べてもらうことも必要です。
肉や野菜などは、時間をかけてしっかり加熱してやわらかくしたり、嚥下や咀嚼の機能のレベルによっては、きざみ食・細きざみ・粗きざみ・極きざみ食など数種類の食事形態を用意したりして対応します。
すでに食べ物としての原型をとどめていない形態でも「それが何であるか」を伝えて介助することで聴覚的刺激を促すことが期待できます。
嗜好調査の徹底
食が細いと思われていた高齢者が、好きな物はしっかり食べる様子を見たことがある介護者も多いのではないでしょうか。食べ物には個々の嗜好があります。
「残さず食べよう」という完食指導ではなく、しっかりと嗜好調査をしたうえで、バランスよく好きな物を取り入れましょう。
気分の落ち込みによる拒食
家族や自身に対する悩みや、親しい友人の死など極度なショックを受けた場合に、食欲が低下したり、摂食を拒否したりすることがあります。
こうした場合には、無理に食事を摂取してもらうことを考えるのではなく、ご利用者が発するメッセージを的確にとらえて「なぜショックを受けたのか」を考えることが大切です。
その想いを受容したり解決したりすることから始めるとよいでしょう。そのうえで、食事摂取だけでなく本人にとって、どのような援助が必要であるかを職員全体で検討してみましょう。
適切な介護で食事の時間を楽しく過ごす
ご利用者にとって食事は楽しみの一つですが、介助方法を誤ると苦痛を与えてしまいます。
ご利用者の気持ちを考慮して「どうすれば美味しく食事ができるか」を念頭に適切な介助を実施しましょう。
【日本全国電話・メール・WEB相談OK】介護職の無料転職サポートに申し込む
参考URL
- 基礎知識 摂食嚥下のメカニズム|日医工株式会社
- 摂食・嚥下障害の主な原因は何ですか?|岩手医科大学付属歯科医療センター 口腔リハビリ外来
- いま、なぜ嚥下食が必要なのか|6.「嚥下食ピラミッド」の概要|嚥下食ドットコム
スピード転職も情報収集だけでもOK
マイナビ介護職は、あなたの転職をしっかりサポート!介護職専任のキャリアアドバイザーがカウンセリングを行います。
はじめての転職で何から進めるべきかわからない、求人だけ見てみたい、そもそも転職活動をするか迷っている場合でも、キャリアアドバイザーがアドバイスいたします。

SNSシェア